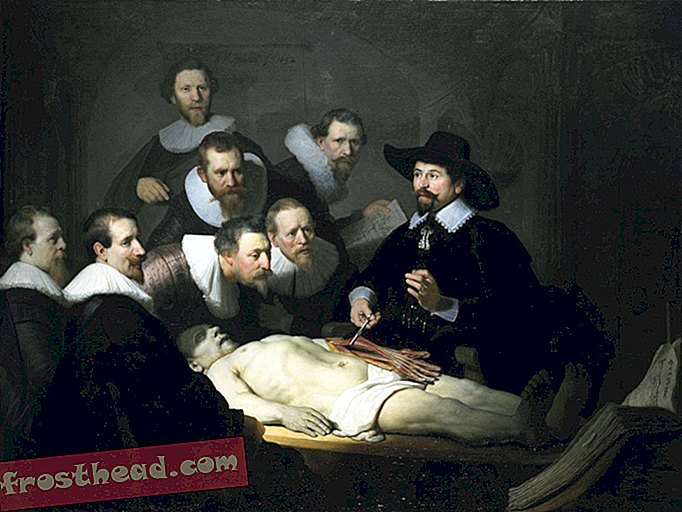
Na edição de março de 1942 da revista Modern Hospital, Charles F. Neergaard, proeminente consultor de design de hospitais da cidade de Nova York, publicou um layout para um departamento de internação hospitalar que era tão inovador que o protegeu. O plano continha duas unidades de enfermagem - grupos de quartos de pacientes supervisionados por uma única equipe de enfermagem - em uma única ala de construção. Para cada unidade, um corredor fornecia acesso a uma fileira de pequenos quartos de pacientes ao longo de uma longa parede externa e a uma área de serviço compartilhada entre os dois corredores.
O recurso que tornou seu plano tão inovador - e, portanto, arriscado? Incluía quartos que não tinham janelas.
Um quarto sem janelas parece pouco ousado e inovador nos dias de hoje, mas na década de 1940 foi uma proposta chocante para uma ala paciente. Violou uma compreensão de longa duração sobre o que, exatamente, o papel do prédio do hospital deveria ser em termos de promoção da saúde.
Por quase dois séculos, os projetistas do hospital basearam seus layouts em uma suposição fundamental: para permanecer livres de doenças e de saúde, os espaços hospitalares exigiam acesso direto à luz solar e ao ar fresco. Essa regra era o produto de uma crença secular de que a doença poderia ser disseminada, ou talvez até diretamente, por espaços escuros e estagnados, onde o ar ruim - ar fétido, viciado, estagnado e carregado de partículas - se acumulava.
No final do século XVIII, essa correlação era estatisticamente certa. Epidemias sempre atingem os inquilinos de distritos urbanos lotados e empobrecidos mais do que os habitantes de bairros mais arejados e ricos. Pacientes em grandes hospitais urbanos sofreram infecções cruzadas e infecções secundárias com muito mais frequência do que pacientes em hospitais rurais ou de cidades pequenas. Era de conhecimento comum que, se os cômodos sem janelas não geravam doenças diretamente, eles criavam as condições que levavam à doença.
Dada essa correlação, antes do século XX, todos os cômodos dentro de um hospital geralmente tinham acesso ao exterior. Corredores tinham janelas. Armários de linho tinham janelas. Em alguns hospitais, até mesmo os dutos de ventilação e os gabinetes para tubos de canalização e risers tinham janelas. As janelas dos quartos dos pacientes e das salas de operação eram tão grandes que o brilho causava problemas - manter os pacientes acordados e causar cegueira momentânea nos cirurgiões durante as operações.
Os avanços das teorias e práticas médicas do final do século XIX e início do século XX alteraram, mas não apagaram, a fé nas janelas. Com o desenvolvimento da teoria dos germes, a luz do sol e o ar fresco tiveram novos propósitos. Experiências provaram que a luz ultravioleta era germicida. Assim, janelas de vidro transparente, ou mesmo de vidro especial de vita que não bloqueassem os raios UV, eram um meio de descontaminação da superfície.
Da mesma forma, os registros de sanatórios de tuberculose provaram que a simples exposição ao ar fresco pode ser curativa. O prédio do hospital em si era uma forma de terapia. Em uma edição de 1940 da revista de arquitetura Pencil Points, Talbot F. Hamlin observou com segurança que "a qualidade do ambiente da pessoa doente pode ser tão importante na cura quanto as próprias medidas terapêuticas específicas".
Mas os arredores eram importantes, em parte, por causa de quem foi aos hospitais em primeiro lugar. De fato, até o final do século 19, o tratamento médico não era o motivo para ir a um hospital - a pobreza era. A grande maioria dos pacientes hospitalizados do século XIX eram casos de caridade - pessoas doentes que não podiam pagar a visita de um médico, não tinham família para cuidar deles e não tinham outro lugar para ir. Um paciente ocuparia a mesma cama em uma enfermaria do hospital - que abrigava de meia dúzia a 30 pacientes - durante semanas, às vezes até meses. O médico fazia as rondas uma vez por dia. Enfermeiros forneceram comida, mudaram bandagens, limparam e trocaram lençóis - mas forneceram muito pouco em termos de tratamento prático. Os quartos do hospital, escrupulosamente limpos, claros e arejados, eram um antídoto ambiental para o entorno do qual os pacientes empobrecidos vinham.
Mas a população de hospitais mudou nas primeiras décadas do século XX. Os avanços médicos, o crescimento urbano e as transformações filantrópicas transformaram os hospitais em um novo tipo de instituição - onde as pessoas de todas as classes foram buscar tratamento de ponta. Anestesia e assepsia tornaram as cirurgias hospitalares não apenas mais seguras, mas também mais suportáveis. Novos equipamentos, como máquinas de raios X, oftalmoscópios e cardiógrafos, melhoraram as opções diagnósticas e terapêuticas. Técnicos de laboratório bacteriológicos poderiam identificar patógenos com uma certeza jamais sonhada durante a era precedente do diagnóstico sintomático. No início do século 20, o que acontecia nos hospitais era cada vez mais sobre procedimentos médicos e fluxo de trabalho eficiente, não a ostensiva salubridade do ambiente em si.
Essas mudanças tornaram as limitações dos primeiros projetos de hospitais “terapêuticos” claramente visíveis. A fim de fornecer uma janela em todos os cômodos, os prédios não poderiam ser mais largos que dois cômodos; isso inevitavelmente exigia múltiplas asas estreitas e compridas. Essas estruturas desconexas eram caras de construir, proibitivamente caras para aquecer, iluminar e fornecer água, e ineficientes e trabalhosas para operar. A comida atingiu os pacientes frios depois de serem levados de uma distante cozinha central; os pacientes que necessitavam de operações foram levados através de numerosos edifícios para o centro cirúrgico.
Os designers de hospitais começaram então a organizar profissionais, espaços e equipamentos em um layout mais eficaz. As palavras-chave mudaram de “leve” e “ar” para “eficiência” e “flexibilidade”. Uma ênfase na eficiência rapidamente assumiu as áreas utilitárias do hospital; os estudos de tempo e movimento determinavam layouts e locais de cozinhas, lavanderia e suprimentos estéreis centrais. Espaços de diagnóstico e tratamento foram reprojetados para estabelecer caminhos eficientes, mas seguros para o movimento de pacientes, enfermeiros, técnicos e suprimentos.
Mas, inicialmente, deixou o design dos departamentos de internação inalterados.
Designers e profissionais de hospitais preocupavam-se com o fato de que áreas de pacientes projetadas para a eficiência, não para a saúde, prolongariam o tratamento, impediriam a recuperação ou até mesmo causariam mortes. Em uma edição de 1942 do Modern Hospital, o tenente Wilber C. McLin considerou “impensável até mesmo considerar as possibilidades de aplicar estudos de tempo e movimento aos métodos de cuidado direto ao paciente”. Os departamentos de internação continuavam sendo sacrossantos templos de luz e ar.
Na década de 1940, portanto, a maioria dos edifícios hospitalares eram misturas estranhas de espaços de tratamento médico organizados de forma eficiente e unidades de enfermagem organizadas de forma ineficiente. Enfermeiras se arrastavam para cima e para baixo em alas longas e abertas que abrigavam 20 ou mais pacientes, ou longos corredores com carga dupla que conectavam alas menores (seis, quatro ou duas camas) e salas privadas. As áreas de serviço ficavam no outro extremo daquela caminhada; Obter suprimentos básicos foi uma longa caminhada. Pedômetros provaram que a distância diária foi melhor contada em milhas; algumas enfermeiras calculavam a média de 8-10 por turno. Em 1939, o proeminente doutor Joseph C. Doane, da Filadélfia, observou secamente que “alguns hospitais aparentemente estão planejados com base na teoria errônea de que as enfermeiras passam de salas de serviço distantes para leitos distantes sem incorrer em fadiga”.
Esse foi o dilema do design que confrontou Neergaard, uma estrela em ascensão iconoclasta na nova profissão de “consultor hospitalar” (médicos que aconselhavam a construção de comitês e arquitetos sobre as melhores práticas). Ele propôs a simplificação do projeto da unidade de enfermagem, mantendo as janelas nas salas de pacientes invioláveis, mas priorizando a eficiência em relação ao acesso direto à luz solar e ar fresco nas salas de serviço adjacentes. Seu plano permitiu que duas unidades de enfermagem diferentes (grupos de pacientes supervisionados por uma enfermeira-chefe) compartilhassem as mesmas salas de serviço central sem janelas, reduzindo a redundância espacial.
Neergaard calculou que esse “plano de pavilhão duplo” exigia apenas dois terços da área útil do layout de uma unidade de enfermagem tradicional. Também mudou as salas de atendimento para mais perto dos quartos dos pacientes, reduzindo drasticamente as viagens diárias da enfermeira. Seu projeto foi uma primeira incursão no tratamento do hospital como se fosse qualquer outro edifício. A estrutura era uma ferramenta, facilitando a prestação de cuidados médicos, não uma terapia em si.
Neergaard sabia que suas ideias seriam controversas. Em 1937, sua apresentação em uma convenção da American Hospital Association fez com que os proeminentes arquitetos do hospital Carl A. Erickson e Edward F. Stevens renunciassem de um comitê, em vez de serem vistos como apoiadores das propostas de Neergaard. Um proeminente arquiteto hospitalar chamou o pavilhão duplo de “essencialmente uma favela”.
As idéias de Neergaard, no entanto, venceram. O aumento dos custos e a diminuição das fontes de receita tornaram a redução da construção de hospitais e dos orçamentos operacionais um imperativo fiscal. O projeto centralizado reduziu a quantidade de construção de parede externa cara, facilitou a centralização de serviços e minimizou as necessidades de pessoal de enfermagem, reduzindo as distâncias de viagem. Na década de 1950, com o advento dos antibióticos e melhores práticas assépticas, o establishment médico também acreditava que a salubridade do paciente poderia ser mantida independentemente do design da sala. Alguns médicos até preferiam o controle ambiental total oferecido pelo ar-condicionado, aquecimento central e iluminação elétrica. As janelas não eram mais necessárias para hospitais saudáveis e, nas décadas de 1960 e 1970, até mesmo quartos de pacientes sem janelas apareceram.
Os edifícios eficientes, desumanos e monótonos da segunda metade do século XX testemunham até que ponto o design do hospital tornou-se uma ferramenta para facilitar a medicina em vez de uma terapia em si. Hoje, uma estadia em um quarto de hospital é suportada, não desfrutada.
O pêndulo, no entanto, ainda está balançando. Em 1984, o arquiteto do hospital Roger Ulrich publicou um artigo que teve um achado claro e influente: os pacientes em quartos de hospital com janelas melhoraram em um ritmo mais rápido e em maior porcentagem do que os pacientes em quartos sem janelas.
Jeanne S. Kisacky é uma estudiosa independente que lecionou aulas de história da arquitetura como instrutora adjunta na Universidade de Cornell, na Universidade de Syracuse e na Universidade de Binghamton. Seu livro, Ascensão do Hospital Moderno: Uma História Arquitetônica de Saúde e Cura acaba de ser publicado.